(注意事項:このシリーズは、あくまでも国家試験の内容からのものであって、試験としては必要な知識は得られますが、より細かい疾患や人体の機能などの基礎部分は載っていないことがあります。
そのため、これを全て把握しても人体については全て理解し、学べたということにはなりませんのでご注意ください。
医学は未知の部分も含め、既知の部分であってもかなりの量です。ここは忘れないようにしてご利用ください。)
今回は耳鼻咽喉科疾患⑤ですが、咽頭を中心にみていきます。
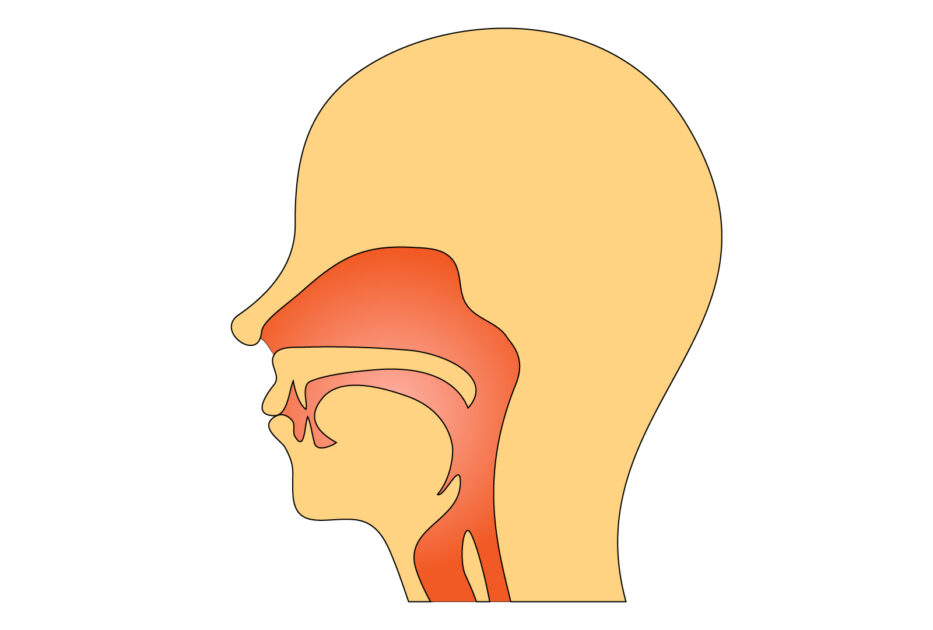
視診の際に見ることができる範囲(咽喉頭の解剖について)
最初に咽頭を診る際は、舌圧子とペンライトを用いるが、確認することができる範囲というのは決まっている。(成人と小児では異なることに注意)
いずれも画像での場所確認が必要です。(まだ用意できてませんので、リンクの参考例で確認お願いします。)
<成人例>
・舌小帯(舌の口腔底側)、その横にはWharton管(ワルトン)の開口部などがある。
・アデノイド(咽頭扁桃)は上咽頭にあり、軟口蓋の裏側のため、そのままでは観察はできない。
→これには、後鼻鏡を用いることで観察できる。
・同じく、後鼻鏡で耳管開口、耳管隆起、Rosenmuller(ローゼンミューラー)窩(上中下)鼻甲介、口蓋垂がみれる。
・内視鏡ファイバーでは、軟口蓋裏面や舌根、喉頭蓋、下咽頭、咽頭と観察することができる。
・声帯:吸気で開大、発声時は閉鎖する
<小児の場合>
小児では、咽頭扁桃が口腔内から観察できることもある。
<参考>
「咽頭の臨床解剖」
東京女子医科大学耳鼻咽喉科
吉原俊雄
咽頭の臨床解剖 (jst.go.jp)(閲覧:2021.12.10)
喉頭は甲状軟骨(いわゆる喉ぼとけ)を中心に軟骨成分で構成されており、上気道と下気道の境に位置している。
本来の役割は、気道内に異物が侵入しないよう誤嚥防止機能で気道を保護することである。
「嚥下時の喉頭挙上」というのは
①食道入口部の開大
②喉頭蓋が後方に倒れ防波堤状に喉頭を閉鎖する
③声帯を振動(開閉運動)で発声に関与
という機能がある
味覚に関係する解剖
| 部位 | 機能 |
|---|---|
| 味蕾 | 舌表面の乳頭、軟口蓋などの口腔粘膜上皮にある。 味覚機能ある細胞である(受容器) |
| 舌前3分の2 (舌体+舌尖) | 顔面神経支配(Ⅶ) 下の表で2種類記載あります (味覚の顔面神経と感覚の三叉神経) |
| 有郭乳頭 | 舌咽神経(Ⅸ)支配である 「舌の前3分の2」の内、後ろ側である分界溝に沿って存在する |
| 葉状乳頭 | 舌咽神経(Ⅸ)または顔面神経(Ⅶ)支配である 「舌の前3分の2」の内、後ろ(分界溝)付近の左右両側に存在する |
| 分界溝 | 舌の前と後ろの境目をいう |
| 舌後3分の1 (舌根) | 舌咽神経支配(第Ⅸ脳神経) 主に咽頭の運動、感覚支配がある。 また、舌後3分の1の味覚も支配している |
| 舌根の一部 (咽頭側:舌の喉側で、真ん中の後ろ部分) | 上咽頭神経支配 迷走神経(第Ⅹ脳神経)の分枝である |
・脳神経の分野で主に学ぶこととなるが、三叉神経(Ⅴ)は眼神経、上顎神経、下顎神経からなるものである
→これらは主に、顔面感覚だが、下顎神経は咀嚼筋を支配している
・顔面神経(Ⅶ)は主に顔面表情筋の支配である
→アブミ骨筋反射、唾液腺分泌、味覚(鼓索神経:舌前3分の2)に関係する
舌下神経(Ⅻ)は舌や舌下筋群の運動支配であり、味覚には関係していない。
副神経(Ⅺ)とⅫ神経は運動神経のみとなっている
(副神経:胸鎖乳突筋と僧帽筋の運動支配)
味覚には全部で5種類ある(甘味、塩味、苦み、酸味、うま味)
そのため化学感覚器官という
※辛味はありません、、
| 項目 | 舌の神経支配 | 備考 |
|---|---|---|
| 特殊感覚 (味覚) | 舌神経 (舌体+舌尖) →鼓索神経 →顔面神経 (Ⅶ) | 末梢神経顔面神経麻痺の障害部位によって、障害側の舌の前側3分の2で味覚障害が生じる |
| 一般感覚 (触覚、温痛覚) | 舌神経 (舌体+舌尖) →下顎神経(V3) →三叉神経(Ⅴ) | |
| 運動 | 舌下神経(Ⅻ) | 舌筋は口蓋舌筋を除いて、全てが舌下神経支配 口蓋舌筋は迷走神経(Ⅹ)支配 |
<参考>
「味覚 味蕾 味細胞」東京顕微鏡歯科治療アシスタントYU | 【イリタニオフィス】東京顕微鏡歯科専門歯科衛生士・第1種滅菌技師 yu (tokyo-microscope.jp)(閲覧:2021.12.10)
【基礎から学ぶ】舌の構造と機能・味覚伝導路【解剖生理学】 - PTOT国家試験対策ブログ (hatenablog.jp)(閲覧:2021.12.10)
味覚の伝導路について
味蕾
↓
┏ 顔面神経 ┓
┣ 舌咽神経 ┃
┗ 迷走神経 ┛
↓
延髄孤束核
↓
内側毛帯
↓
視床
↓
視床放線
↓
味覚皮質
↓
中心後回下部・島
経鼻内視鏡の観察方法について
経鼻内視鏡(軟性内視鏡)で上気道の観察順については以下のとおりである
間接喉頭鏡と咽頭ファイバースコープで観察できるが、咽頭ファイバースコープでは前後が逆の像でみえる
| 上気道観察順 | 位置関係 |
|---|---|
| 外鼻孔 | |
| ↓ | |
| 鼻腔 | |
| ↓ | |
| 咽頭扁桃、耳管咽頭口 耳管開口部 | 上咽頭 |
| ↓ | |
| 咽頭後壁粘膜 口蓋扁桃 → 舌根 | 中咽頭 ・舌根は最も腹側に位置している ・咽頭後壁は視野の最も背側に見える部分 |
| ↓ | 喉頭蓋は舌根のすぐ背側であり、声門の腹側 |
| 軟口蓋(咽頭側) | |
| ↓ | |
| 舌扁桃→喉頭蓋谷→喉頭蓋 | 下咽頭 披裂間切痕 |
| ↓ | 梨状陥凹(りじょうかんおう)は下咽頭の一部分であり、披裂軟骨の背側、咽頭後壁の腹側に位置している |
| 声帯 |
咽頭の機能について
ここでは様々な喉頭の機能についてみていきます。
喉頭は舌骨に甲状舌骨筋で吊り下げられている状態である。
嚥下時の筋収縮によって、喉頭は舌骨に近づく方向である前上方に移動して、同時に喉頭蓋が倒れこんで、食塊の喉頭への流入を防止している。(後述あり)
オトガイ舌骨筋(嚥下時に舌骨を下顎に吊り下げている)や顎舌骨筋などの舌骨上筋が収縮し、舌骨が前上方に牽引される。
更に、喉頭を舌骨に吊り下げている甲状舌骨筋も同期して収縮し、喉頭を前上方に移動させ、食道入口部を開大させている。
この他、声門の閉鎖、声門下圧の上昇が起こり、食塊の気管への流入を防止する。
脳血管障害や頭頸部腫瘍手術で喉頭の適切なタイミングで挙上が障害されて誤嚥を起こす患者に対しては
誤嚥防止手術として、喉頭を高い位置で下顎に糸で固定するという喉頭挙上術を施行する
嚥下運動について
嚥下運動は第1相の口腔相、第2相の咽頭相、第3相の食道相となっている
| 嚥下の時期 | 段階 | 内容 |
|---|---|---|
| 先行期 | 食べ物を認識する | 視覚、嗅覚、触覚などの感覚情報で、食べ物の性状を認識し、どう食べるか判断 食べ物の認識で唾液分泌 |
| 準備期 (咀嚼期) | 食べ物を口に入れ咀嚼、食塊を形成する | 口唇、歯で食べる 咀嚼で細かくする 唾液を舌で混ぜ合わせ食塊を形成する |
| 口腔期 | 食塊を舌で口腔から咽頭へ送り込む | ①舌が前方から挙上し、後方に向かって圧することで食塊を後方へ移動させる ②舌根部が下がり、傾斜が付き、食塊が咽頭へ流れる |
| 咽頭期1※ | 咽頭に入った食塊を嚥下反射によって食道へ送り込む | <鼻咽腔閉鎖> 食塊が鼻腔に逆流しないよう、軟口蓋と咽頭後壁が接触し、咽頭から鼻腔への通路を遮断する |
| 咽頭期2※ | 喉頭気管は食道の前方にあるため、咽頭を通過する食塊が喉頭に流入しないようにするためには喉頭が前上方に挙上するとよい(右欄参照) | <喉頭閉鎖> 喉頭(舌骨)が前上方へ挙上し(喉頭挙上という)、甲状舌骨筋が収縮して甲状軟骨と舌骨が接近して、喉頭蓋が反転し、喉頭口を塞いで、食塊の喉頭侵入を防止する |
| 咽頭期3※ | 〃 | <食道入口部の開大> 喉頭が前上方に挙上し、食道入口部の括約筋が弛緩することで、食塊が食道に入る |
| 食道期 | 食塊を胃まで運ぶ | 括約筋が収縮し、食道入口を閉鎖して食塊の逆流を防止する 食道の蠕動運動と重力で、食塊を胃へ送り込む |
※ 喉頭期:食塊が軟口蓋、舌根部、咽頭粘膜に触れることで嚥下反射が誘発され、連続した反射運動がおこる。
(反射運動:鼻咽腔閉鎖→喉頭閉鎖→食道入口部の開大)
同時に咽頭収縮筋の働きによって食塊が食道に送り込まれる
嚥下機能の評価方法について
・嚥下内視鏡検査
→経鼻的に挿入した喉頭内視鏡で咽頭や喉頭の器質的疾患が無いかや動きを確認し、咽頭残留物、流入、貯留を調べていく
・バリウム造影検査
→嚥下障害が嚥下のどの時期で起こっているのかや、喉頭の動き、バリウムの貯留程度、位置の把握のために行う
嚥下障害の評価方法について
以下の検査で機能低下が見られるようであれば、嚥下内視鏡検査を行う
| 試験法 | 評価方法 |
|---|---|
| 改訂水飲みテスト(NWST)※ | 3mLの水をむせないで飲めるかを評価 |
| 反復唾液嚥下テスト(RSST) | 30秒で何回嚥下反射が出るのかを評価 |
| 食物テスト(フードテスト) | 高齢者用食品として認可されているプリンや粥(茶さじ1杯(4g)ほど)を食べて、むせの有無、嚥下反射などを確認 |
| ガムテスト | 咀嚼能力を確認 |
| 頚部聴診法 | 飲みこんだ時の嚥下音、前後の呼吸音の変化を確認 |
| 嚥下造影(VF:videofluorography) | 造影剤を嚥下し、X線透視で誤嚥が無いか確認 |
| 嚥下内視鏡検査(VE:video endoscopy) | 嚥下内視鏡で直接誤嚥が無いかを確認 |
※ 改訂水飲みテスト(NWST):元は窪田式という、30mLの水を飲む試験だったが、誤嚥リスクが高いため3mLの冷水を飲水する試験法となった。
<参考>
嚥下食の基礎知識|7.摂食・嚥下難易度レベルの判定方法|嚥下食ドットコム (engesyoku.com)(閲覧:2021.12.10)
嚥下造影検査 | 近畿中央呼吸器センター 診療部 (hosp.go.jp)(閲覧:2021.12.10)
VE検査による嚥下機能評価の実際|消化器内視鏡センター|明石医療センター (amc1.jp) (閲覧:2021.12.10)
<嚥下内視鏡検査所見について>
食塊が喉頭に侵入している所見:これが誤嚥の所見である
嚥下機能の低下:喉頭蓋谷に食物貯留がみられる
ホワイトアウト:咽頭収縮によって一時的に視野が白くなり、観察不能となること。
喉頭挙上、咽頭収縮が正常であればみられる所見である。
鼻咽腔閉鎖不全:食塊の鼻腔逆流や開鼻声の原因
誤嚥性肺炎について
嚥下困難によって誤嚥性肺炎を起こすリスクは高まるが、その原因は3種類あります。
| 種類 | 原因 |
|---|---|
| 食物誤嚥 | 食事の際、食べ物が気管に流れることでおこる |
| 唾液誤嚥 | 口腔内で繁殖した細菌が睡眠中などで気管に流れることでおこる |
| 逆流性誤嚥 | 胃食道逆流症(GERD)による |
<誤嚥を起こしやすいリスク因子>
・粘度の低い液体(水など)
→そのため、高齢者の経腸栄養剤では液体よりも半固形製剤という少し粘性のあるものが誤嚥を起こしにくいとされる。
・体位の影響
→高齢者では、顎をあげた頭位での嚥下が誤嚥しやすい。そのため、下向きの状態で嚥下した方が誤嚥は減らすことができる
・サルコペニアであること(筋力低下で嚥下能力が落ちている状態)
・喉頭閉鎖不全症を合併していること
嚥下機能検査が正常であっても、嚥下障害を繰り返すことがある。
この場合では、胃食道逆流症(GERD)による逆流性誤嚥がないか検査する必要がある。
また、肺炎と栄養状態の評価も必要である。
高齢者では、むせていなくても誤嚥を起こしていることがある。これを不顕性誤嚥という。
嚥下障害をきたす疾患・要因について
| 脳血管障害:脳梗塞、脳出血、くも膜下出血など |
| 脳腫瘍 |
| 神経変性疾患:パーキンソン病、多系統萎縮症※1(指定難病:17)、筋萎縮性側索硬化症(ALS)(指定難病:2) |
| 筋疾患:筋ジストロフィー等 |
| 頭頸部腫瘍:中咽頭癌、下咽頭癌、喉頭癌等、またその術後 |
| 食道疾患 |
| 膠原病:強皮症※2など |
| 加齢 |
| 体力低下 |
※1 多系統萎縮症(MSA):①線条体黒質変性症、②オリーブ橋小脳萎縮症、③シャイ・ドレーガー症候群がある。
※2 強皮症:免疫異常など多くの要因で発症する難病である。
皮膚や臓器が硬くなる疾患であり、全身性硬化症(SSc:Systemic Sclerosis 指定難病:51)とも呼ばれる。
30~50代、女性に多い(男女差12倍)疾患である。
症状には、レイノー症状(末端の冷え)、肺高血圧症、間質性肺炎など様々
<参考>
多系統萎縮症(1)線条体黒質変性症(指定難病17) – 難病情報センター (nanbyou.or.jp)(閲覧:2021.12.10)
全身性強皮症(指定難病51) – 難病情報センター (nanbyou.or.jp)(閲覧:2021.12.10)
誤嚥の対処方法について
| 内容 | 方法 |
|---|---|
| 食事 | 液体物はとろみをつける お粥状にする ミキサー状にする 重度の低下例では 経鼻的に経管栄養投与、胃瘻などを施行する |
| 嚥下リハビリテーション | 軽く下を向いて意識的に飲み込む |
| 嚥下機能改善手術 | ・喉頭挙上術 ・輪状咽頭筋切除術 |
| 誤嚥防止手術 | ・声門閉鎖術 ・喉頭気管分離術 ・喉頭摘出術 これらの手術をすることで、誤嚥リスクは無くなるが発声機能を失う |
構音について
構音とは呼気が喉頭、咽頭、鼻腔、口唇を通じて語音を生成することをいう
構音障害があれば、咽頭や口腔、鼻腔、副鼻腔などの障害部位によって声質が変わってくる。
以下の表は構音障害の種類とその原因についてまとめてあります。
| 障害部位 | 状態 | 発声 |
|---|---|---|
| 上咽頭の閉塞 | 共鳴が不完全となる | 閉鼻声 |
| 急性喉頭蓋炎 | 言語不明瞭 | 含み声 |
| 口蓋裂 | 発声時に上咽頭・鼻副鼻腔、中咽頭との遮断ができなくなる | 開鼻声 |
呼吸について
喉頭では甲状ならびに輪状軟骨で気道形態を確保することで呼吸を補助している
また、声門閉鎖と喉頭蓋の傾きで誤嚥を防止する機能がある
発声について
発声とは、声帯を通過するときの呼気エネルギー(呼気流)とそれによる声帯の振動で発生した音波※が声道で共鳴することでおこす
※ 声帯の振動:実際的には声帯粘膜の波動を伴う開閉運動である
急性扁桃炎について
急性扁桃炎では口蓋扁桃に白苔や発赤を伴う化膿性病変がみられる。起因菌は主に連鎖球菌である。
経過によって症状が変わる
原因は、連鎖球菌の感染であり、主にA群溶連菌とB群レンサ球菌である。
A群溶連菌では
①増殖で化膿性病変
②毒素による毒素性病変(猩紅熱:しょうこうねつ※)
③ショック、多臓器障害などの劇症型
が挙げられる
まれに腎障害を起こすこともあるため、長期経過観察が必要である
※ 猩紅熱:小児に多くみられる細菌感染症であり、A群β溶血性連鎖球菌の全身性感染症のことである。
咽頭に感染した溶連菌(Streptococcus pyogenes)の菌体外酵素のうち、発赤毒(erythrogenic toxin)によって生じるものである。
A群溶連菌感染症の続発症には、急性糸球体腎炎、リウマチ熱、IgA血管炎などの免疫疾患がある。
後述する扁桃周囲膿瘍だが、これは急性扁桃炎から続発して起こる疾患である。共通した症状には
口蓋扁桃の膿栓、口蓋扁桃腫大、頚部リンパ節腫大などがある(これは扁桃周囲膿瘍と共通してみられるもの)
リンク先
<症状の経過>
数日潜伏期間あり
↓
急な咽頭痛、発熱、皮疹、扁桃白苔
↓
全身の発疹へと広がっていく
↓
口角炎、口周囲は白く抜ける
↓
皮疹が全身に広がり、5、6日ほどで消退し始める
↓
体幹・四肢の色素沈着や粃糠様落屑(ひこうようらくせつ)※1がみられる
↓
掌蹠(しょうせき)は膜様落屑を伴う
↓
舌は先端が発赤、舌背は白苔
↓
しだいに苺状舌を呈する
※1 粃糠様落屑:角質が増殖してぬかのように剥がれる症状をいう。
<治療>
ペニシリン系の抗生剤を10日以上は服用すること
類縁疾患について
扁桃肥大症
扁桃肥大症とは、咳や発熱などの風邪症状は見られないが、扁桃が肥大している状態をいう。
・扁桃は、口や鼻から入ってくる細菌やウイルスを防ぐ役割をしているが、抵抗力の低い小児(4~8歳が好発)では肥大することが多い。
・主に口蓋垂(こうがいすい)の両脇の口蓋扁桃が肥大するという口蓋扁桃肥大と、奥のアデノイド(咽頭扁桃)が肥大するアデノイド肥大がある。
・原因には、生理的肥大、病的肥大の2つあり(遺伝性とういこともある)
→生理的肥大は防御反応なので、自然経過で元に戻るが、病的肥大では、慢性扁桃炎を繰り返すことで肥大していったもので、自然治癒は難しい。
そのため、飲食が難しくなったり、睡眠困難、いびきなど生活に支障があるようであれば、薬物治療や手術療法を施行することとなる。
<検査>
視診、触診
X線検査、咽頭ファイバースコープ、原因菌特定の為の細菌培養検査
<治療>
保存的治療:抗生剤、消炎鎮痛剤
手術:肥大した口蓋扁桃やアデノイドの切除、摘出
→手術で、味覚変化、声変わりが起こることもある。
基本は7日ほどの入院加療となる
伝染性単核球症
臨床的に、A群β溶連菌との鑑別ができないことがある(中咽頭からレンサ球菌が検出されたとしても、伝染性単核球症の否定はできない)
伝染性単核球症の原因はEBV(エプスタイン-バーウイスル、ヒトヘルペスウイルス4型)で、風邪症状(発熱、咽頭炎)やリンパ節腫脹が特徴的である
疲労感は数週間から数カ月と長期で見られる
・5歳未満の50%で小児が感染する
・成人では9割以上が血性反応で陽性を示す
・EBウイルスは感染力としては弱いものである
・脾腫が約半数でみられる
・(異形)リンパ球が増加する
・肝酵素上昇、肝脾腫が特徴的
咽頭ジフテリア
咽頭ジフテリアとは、発熱・咽頭痛の症状から扁桃腫脹、偽膜形成がみられる
日本では予防接種の普及により発生率は極めてまれである
手足口病
手足口病とは、口腔粘膜、手掌、足底に水疱を形成する疾患である。
原因はウイルス性発疹であり、コクサッキーウイルスA16、エンテロウイルス71が原因となる。
ヘルパンギーナ
ヘルパンギーナとは、発熱とともに前口蓋弓上部に紅斑上の小丘疹がみられ、その後水疱や潰瘍となる疾患である
扁桃周囲膿瘍について
扁桃周囲膿瘍は歯性ということもあるが、急性扁桃編からの続発症(増悪)であることが多い
扁桃炎が被膜を越えて周囲に波及したもの。これが悪化して、扁桃被膜外と咽頭収縮筋膜との間隙に膿瘍を形成した状態である。
・好発するのは、小児や高齢者ではなく20~30歳代が多いとされる
・症状は、発熱、片側性の強い咽頭痛、嚥下痛、嚥下困難、脱水気味、構音障害(含み声)、開口障害(牙関緊急:がかんきんきゅう※)
・片側口蓋扁桃周囲の著明な発赤、腫脹、口蓋垂の健側偏位を呈する
・起因菌はレンサ球菌、ブドウ球菌、肺炎球菌があるが、嫌気性菌が多い。(排膿時の悪臭が強い)
牙関緊急:主に破傷風の初期にみられる三叉神経障害や咬筋強直(こうきんきょうちょく)による開口障害をいう。
破傷風であれば、毒素(テタノスタスミン)が脊髄の運動神経細胞に作用することで起こる
頚部の腫瘍性疾患であった場合、原則、即時排膿である。
咽喉頭の腫脹や浮腫が強く、呼吸困難を呈する恐れがあることから、気道確保する必要も出てくる。(気管挿管)
<検査>
頸胸部造影CTでは、膿瘍の部位、進展範囲を評価する
高度炎症所見があるかどうかの確認。
<治療>
・原則入院の抗菌薬(+必要があればステロイド)の全身投与
・排膿ができる場合では、切開排膿または穿刺排膿を行い、治癒後に必要があれば口蓋扁桃摘出術を行う
→ただし、膿瘍が小さい場合、周囲炎だけに留まる場合は行わない
・排膿が困難例または効果がみられない場合では、膿瘍即時扁桃摘出術となる
急性扁桃炎と扁桃周囲膿瘍の鑑別について
急性扁桃炎の増悪によって、扁桃周囲膿瘍に至る。
進行度合いを調べる所見で有用なのは
開口障害の有無を確認すること:これは、炎症が翼突筋に進展した時にみられる症状のため、扁桃周囲膿瘍では高率で認められる
扁桃周囲膿瘍では、患側の口蓋弓突出、健側への口蓋垂偏位が特徴的な所見となっている
頚部リンパ節腫脹を伴う疾患類について
| 急性化膿性リンパ節炎 | 伝染性単核球症 |
| リンパ節結核 | サルコイドーシス |
| 亜急性壊死性リンパ節炎 | 悪性リンパ腫 |
| 白血病 | 頭頸部癌の頚部リンパ節転移 |
頚部膿瘍について
頚部膿瘍では、前頚部のびまん性、発赤、腫脹所見がみられる。(浮腫んで、のどぼとけが見えないほど腫れる)
採血で、高度の炎症が無いか確認。
CTでは広範な膿瘍形成がみられるはず。
頚部膿瘍は扁桃炎、唾液腺炎、齲歯(うし)などの感染症に続発する
・起因菌は肺炎球菌などの上気道炎の起因菌や嫌気性菌が多い
・頚部腫脹が高度となると気道狭窄がおこり、窒息リスクがあるため、気管切開などで気道の確保が必要である。
頚部膿瘍が下降して、縦隔膿瘍を合併した場合を降下性縦隔炎というが、これは非常に致死率が高い重篤疾患である。
→耳鼻咽喉科、呼吸器外科、救命救急科がそれぞれ連携して治療が重要
この降下性縦隔炎では、頚部の切開排膿ドレナージと開胸して縦隔ドレナージが必要となる
<治療>
・頚部の切開排膿ドレナージ + 抗菌薬の経静脈投与
リンク先
アデノイド増殖症について
アデノイド増殖症とは、咽頭扁桃の増殖肥大によって、耳や鼻、咽頭症状をきたしているものをいう。小児(4歳~10歳ころ)に多い
| 難聴 | 耳管閉塞 |
| 鼻閉(閉塞性鼻声) | 口呼吸 |
| いびき | アデノイド顔貌※1 |
| 睡眠時無呼吸症候群からの夜尿症、睡眠障害 | 肺性心※2 |
| 漏斗胸 | 耳管狭窄による滲出性中耳炎からの難聴症状※3 |
| 頚部リンパ節腫大 |
※1 アデノイド顔貌についての参考
アデノイド顔貌の見分け方と大人になってから治す3つの方法 (2525.biz)(閲覧:2021.12.10)
※2 肺性心(通常は慢性肺性心をいう)
肺実質や肺血管病変または肺機能障害によって右心負荷が生じた結果、右心室に構造的・機能的障害が生じた病態をいう。
通常は、左心不全や先天性心疾患に伴う二次的な右心不全とは区別される。
要因にはCOPD(肺気腫や慢性気管支炎など)が最も多い。
治療は右心不全治療(血管拡張薬、利用剤、PGI2など)、COPD基礎疾患治療(去痰剤、気管支拡張薬など)
※3 耳管狭窄による滲出性中耳炎の難聴とは、アデノイドが感染をし、耳管周囲に炎症が波及することで起こる
症状進行すれば滲出性中耳炎、慢性副鼻腔炎、睡眠時無呼吸症候群(夜驚症:やきょうしょう※)を合併、胸郭の発育不全(漏斗胸)などがみられる
※ 夜驚症とは、不安症状で覚醒してしまうことだが、完全な覚醒ではなくノンレム睡眠状態で小児(3~8歳)に多い。
怖がり、悲鳴、心拍数上昇、発汗などみられ、話しかけても反応しないことあり。
治療の必要はないが、症状が長く続いたりするようであれば抗うつ剤などで対処する。
<検査>
経鼻内視鏡検査、上咽頭高圧側面X線像で咽頭扁桃肥大がみられる
<治療>
無症状例:経過観察
軽症例、乳幼児(3歳未満):保存療法
重症例:アデノイド切除術
→口蓋扁桃肥大もあり、アデノイド切除で無呼吸症状の改善が見られないようであれば扁桃摘出も行う。
(術後の代償性肥大を考慮すれば摘出でもよい)
気管切開は無呼吸高度例に施行するが、小児では、合併症が多いことからあまり望ましいとはいえない。(場合による)
<その他の例>
睡眠時無呼吸症候群の原因が鼻呼吸不全の場合、鼻中隔湾曲矯正手術を行うのがよい。
ただし、一般的には鼻腔の成長発育が完了する年齢までは施行しない。
口蓋扁桃およびアデノイド摘出術の適応について
| 習慣性扁桃炎(年に4回以上の感染をいう) | 扁桃病巣疾患 |
| 高度肥大による合併症あり(睡眠時無呼吸症候群など) | 急性または滲出性中耳炎を反復する場合 |
| 不明熱の病巣として考えられる場合 | 腫瘍の合併疑い |
若年性血管線維腫について
若年性血管線維腫とは、若年男性に好発するもので、鼻腔後方の蝶口蓋孔(上咽頭)に発生するまれな良性腫瘍である(頻度としては少なめ)
蝶口蓋孔は、血流が豊富であり出血しやすい。繰り返す鼻出血が特徴である
・その他、症状には
初期:片側性の鼻閉、閉塞性鼻声、耳閉塞感
進行:眼球突出、顔面腫脹、脳神経麻痺
などが挙げられる
<検査>
鼻腔後方にあるため、内視鏡は必須である
・鼻腔内視鏡検査:表面平滑な腫瘍、血管が豊富のため怒張所見
その後、非侵襲的なCT,MRIを行うとよい。これで腫瘍進展度、骨破壊程度を確認
・副鼻腔造影:造影効果の高い、一部骨破壊を伴う腫瘍性病変所見みられることあり
→造影では腫瘍の血流を示す無信号の小斑点(flow void)の観察ができる
・間質細胞は紡錘形で、膠原線維性間質の増生及び、大小不同の血管増生が認められる
出血リスクから、生検は禁忌です
<他疾患との鑑別>
・乳頭腫:病理組織検査で確認
・上顎癌:通常出血性病変はなし
・神経鞘腫:出血所見なし
・悪性リンパ腫:病理組織検査でリンパ球所見有無確認
<治療>
手術時は多量出血の可能性を考え、術前に血管塞栓術や輸血を考慮すること
・腫瘍全摘出可能例:血管塞栓術後、そのまま続けて腫瘍全摘出術を施行
・腫瘍全摘出困難例:血管塞栓術と放射線療法を併用する
(注意事項:このシリーズは、あくまでも国家試験の内容からのものであって、試験としては必要な知識は得られますが、より細かい疾患や人体の機能などの基礎部分は載っていないことがあります。
できる限り正確な情報発信に努めておりますが、当サイトに記載した情報を元に生じたあらゆる損害に対しては当サイトは一切責任を負いませんので、あくまでも参考としてご利用ください。)
<参考文献>
メディックメディア Question Bank vol.5 耳鼻咽喉科
病気が見える Vol.13 耳鼻咽喉科
ビジュアルブック 耳鼻咽喉科疾患