今回からは胆道疾患編が始まります。まずは胆石症、胆嚢炎、胆管炎から見ていきたいと思います。
(注意事項:このシリーズは、あくまでも国家試験の内容からのものであって、試験としては必要な知識は得られますが、より細かい疾患や人体の機能などの基礎部分は載っていないことがあります。
そのため、これを全て把握しても人体については全て理解し、学べたということにはなりませんのでご注意ください。
医学は未知の部分も含め、既知の部分であってもかなりの量です。ここは忘れないようにしてご利用ください。)
胆石症について
急性胆嚢炎、胆管結石 参考画像:急性胆嚢炎の原因や診断、治療法は?徹底まとめ! (xn--o1qq22cjlllou16giuj.jp)(2021.11.4)
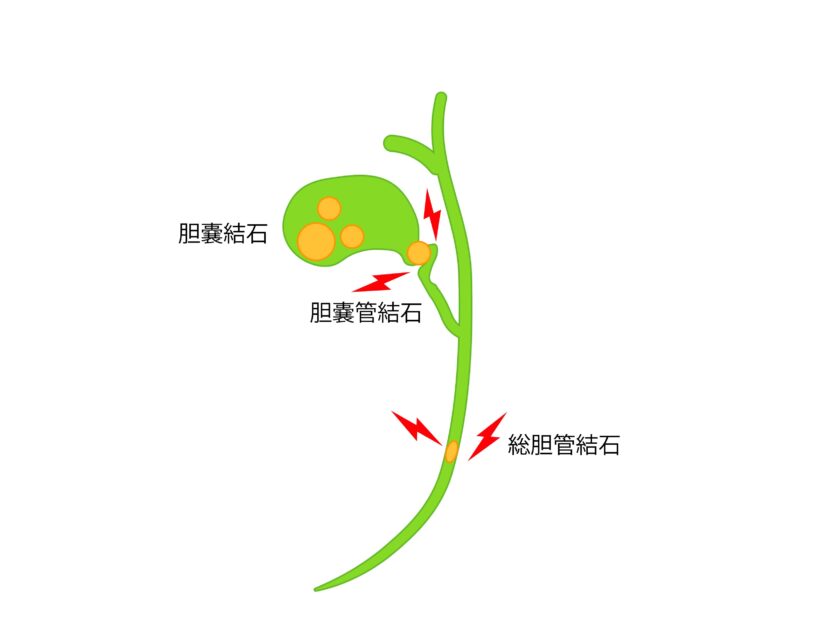
・胆石は胆道系に形成された結石の事をいう
部位によって胆嚢結石、総胆管結石、肝内(胆管)結石と分類されている。
・胆嚢結石が8割を占め、総胆管結石がおよそ2割、肝内結石は稀である。
・胆石症は、胆石に関連する症状に対にしていうが、無症状の事も多くこれに対しても胆石症という。
加齢とともに胆石保有率は高くなるが、国内では保有者は5%程となっている。
・好発年齢:中高年以上
・無症状か、食後や夜間に突発的な右季肋部痛や心窩部痛を生じる。(右肩や右背部に放散痛あり、数分から数時間持続する)
・血液検査では胆道系酵素(ALP、γ-GTPなど)の軽度上昇を認める
まずは侵襲性が低く時間のかからない超音波検査から行うこと。
・超音波検査:音響陰影(acoustic shadow)を伴う高エコー像を認める
・腹部CT検査:高吸収の結石を認める(純コレステロール結石では描出されない)
・MRCP検査・ERCP検査:結石に相当する欠損像を認める。
検査と治療を兼ねるならば、内視鏡的治療でERCPを施行するとよい。
ERCP:内視鏡的逆行性胆道膵管造影検査のこと。(詳細は消化器の検査編で解説あります。)
この検査はとしては侵襲性が高いといえるが、治療もそのまま行えるのが利点である。(もちろん、治療前提で行うことが多い)
胆嚢結石の治療方針について
| 症状 | 治療方針 |
|---|---|
| 無症状 | 無治療の経過観察 |
| 胆石発作急性期 | NSAIDs、抗コリン薬 |
| 有症状 | 腹腔鏡下胆嚢摘出術(LAP-C※1) 開腹胆嚢摘出術 |
| 有症状 | 経口胆石溶解薬(ウルソデオキシコール酸(UDCA))※2 |
リンク先
※1 Lap-C(腹腔鏡下胆嚢摘出術)
適応疾患:急性胆嚢炎、胆嚢ポリープ、胆嚢結石、胆嚢腺筋腫症
禁忌:閉塞性化膿性胆管炎、胆道消化管瘻、癌の合併例、肝硬変で特にChild C
※2
・コレステロール結石で、直径が15mm未満かつ胆嚢収縮機能が良好であることが良い適応となる
・CTで高吸収の結石は溶解できない
総胆管結石の治療方針について
総胆管結石の治療方針については、症状の有無にかかわらず内視鏡的治療が原則となっている。
症状として、急性胆管炎などを生じる。急性期では内視鏡的結石除去術が適切といえる
①内視鏡的乳頭括約筋切開術(EST) + 内視鏡的砕石術
②内視鏡的乳頭バルーン拡張術(EPBD) + 内視鏡的砕石術
※胆嚢結石合併例では、内視鏡的治療後にLAP-Cを併用すること
※開腹下で一時的に 胆嚢摘出 + 総胆管切開 + Tチューブドレナージ を行うこともある。
肝内結石の治療方針について
・経皮経管胆道鏡(PTCS)または経口胆道鏡治療:肝萎縮や胆管狭窄が無いまたは軽度である場合など
・肝切除:肝萎縮や肝内胆管癌合併例などで行う
関連痛(放散痛)について
関連痛とは、内臓からの神経と皮膚からの神経が脊髄で集合するため、脊髄の同じレベルからの内臓神経痛を中枢(大脳皮質)が皮膚からの痛覚刺激として誤認識することで生じるものである。
| 食道の辺り |
| 胃の辺り |
| 十二指腸・空腸の辺り(中心部分) |
| 回腸の辺り |
| 虫垂の辺り(中心部分含む) |
| 結腸の辺り(中心部分) |
| 右肩(頚部付近) |
| 肝臓、胆嚢の辺り(腹部の右側) |
| 膵臓の辺り(臍の上辺り) |
胆石イレウスについて
胆石によって腸閉塞が起こることを胆石イレウスという。
・腹部単純CTにて胆嚢内に結石ができ、その後、結石が消失して胆嚢内にガスが認められるようになる。
・胆嚢腸管瘻(腸管に穴が開いた状態)が形成され胆石が腸管に移動したと考えられる状態である。
CT所見では、腸管内に結石が認められ、拡張した腸管が連なっている。結石の反対側は腸管拡張がなく、結石の嵌頓(石が詰まった状態)による腸閉塞と診断される。
・聴診では、空気が狭い所を通ることから高い音(金属音)が聴こえる
※消化器編⑨の腸閉塞でもまとめてはあったが復習です。
元々ileusというのは閉塞を伴わない消化管内容物の停滞を意味しており、英名ではbowel obstructionという。
そのことから 腸閉塞≠イレウス が本来である。
そのため、最近は ileus=イレウス ということで同義語として捉えるようになってきている。
急性胆嚢炎について
急性胆嚢炎とは、胆嚢に生じた急性の炎症性疾患である。
急性胆嚢炎は胆石を有する場合がほとんどである。
まれに無石性ということもある。症状は急性胆嚢炎とほぼ同様であり、治療も同じ早期の胆嚢摘出術となっている。
・再発しやすい疾患である。そのため、胆嚢摘出術が望ましい。
・症状には、発熱、圧痛、右季肋部痛(疝痛)がみられる。血液検査では胆道系酵素の上昇やCRP上昇などがある。
・90~95%が胆嚢結石から生じる。(前項参照)
・胆嚢炎の起因菌は好気性菌のグラム陰性桿菌と嫌気性菌であることが多い。
(大腸菌が最多、次にクレブシエラ、その他ではクロストリジウムがあるが、これはグラム陰性桿菌の次に多い)
<急性胆嚢炎の腹部超音波検査所見について>
・胆嚢壁肥厚のある腫大・緊密した胆嚢(胆嚢壁は三層構造を呈する)
・胆嚢内部の胆泥(debris)があり、後方音響陰影(acoustic shadow)を認める
・胆石を示唆する高エコー像
<腹部CT画像検査>
・胆嚢管や胆嚢頚部に嵌頓(石が詰まった状態)した結石がみられるということが確定診断に重要である。
<治療について>
原則、胆嚢摘出術が前提となる(再発しやすい疾患のため)
・急性炎症には、初期治療として絶食、輸液、抗菌薬投与(静注)、適宜NSAIDs投与とするのが基本である。
・腹腔鏡下胆嚢摘出術(又は開腹胆嚢摘出術)(LAP-C):軽症および中等症の急性胆嚢炎には第一選択となる。
(可能な限り早期で行う。)
・経皮経管胆嚢ドレナージ(PTGBD):外科的胆嚢摘出術が困難な場合に考慮する方法である。
(実臨床で、手術室の確保ができない場合なども含む)
このPTGBDは経皮的に胆嚢を介して胆嚢にドレナージチューブを留置する手技のことである。
(超音波所見でみれば、胆嚢体部の左側に経肝があるため、そこから穿刺する)
・胆嚢穿刺の際、胆嚢と肝臓が唯一癒着している胆嚢床(肝床部)※を穿刺すれば、穿刺やチューブ留置による胆汁漏出は防ぐことができる。
※ 胆嚢床(肝床部):通常は胆嚢頚部と体部にまたがっている
リンク先
経皮経管胆嚢ドレナージ(PTGBD)について
・急性胆嚢炎の手術不適応例の治療法である
・X線透視室で行う必要があり、X線透視下でガイドワイヤーを利用してドレナージチューブを留置する
・ドレナージ効果は高いが、患者のADL制限はある
・経皮経管胆嚢吸引穿刺(PTGBA)よりも習熟する必要がある
急性胆嚢炎で閉塞性黄疸を合併した例
<胆嚢結石から急性胆嚢炎を発症し、続発して閉塞性黄疸を生じた例について>
・まず症状には、一般的な急性胆嚢炎症状であるMurphy徴候(深呼吸で右季肋部の圧痛がある)がみられる。
この他、食後(脂質の多い食事)で右季肋部痛、上腹部通を生じる。
・胆石既往有無の確認
・胆道系酵素のALPやγ-GTPなどが上昇し、炎症の反映によりWBCの上昇もみられる。
・今回は、眼球結膜の黄染がみられるとして黄疸症状と考える。
・黄疸は閉塞性黄疸の合併と考えられ、VK吸収障害によってプロトロンビン時間の延長がおこる。
また、直接型優位のビリルビン上昇を認める。
検査では腹部エコーにより胆嚢腫大、胆嚢壁肥大、結石有無を確認。
臨床の所見、血液検査、エコーにより確定診断するが
困難な場合または局所合併症が疑われる場合ではCTも施行すること。
通常は胆嚢炎のみで肝機能障害があったとしても、黄疸まで呈することは少ないが
胆嚢の炎症が肝実質に波及した胆嚢周囲膿瘍や胆嚢頚部に嵌頓した石による炎症が胆管に波及したMirizzi症候群(ミリッチー、ミリッツィ)※では、肝機能異常や黄疸を呈することとなる。
※ Mirizzi症候群(ミリッチー)
・胆嚢の頚部に嵌頓(石が詰まった状態)した胆石が炎症をおこし、その波及によって総肝管や総胆管の狭窄をきたしたものをいう。
・三管合流部から肝門側の胆管拡張は認めるが、通常胆嚢は虚脱する。
結石は胆嚢頚部から胆嚢管内にあり、炎症が波及して胆管を圧排・閉塞させる。
※合流部結石:コンフルエンスストーンともいう
・肝内胆管が拡張する。
・後天性胆道狭窄の原因となる。
急性胆管炎・胆嚢炎診療ガイドライン2018について
急性胆管炎と急性胆嚢炎では鑑別が困難である。
これに対して、所見や採血だけではなく画像診断が有用となってくる。
| 急性胆嚢炎 | 急性胆管炎 | |
|---|---|---|
| 胆管の所見 | 明らかな胆管の異常所見はなし | 胆管の拡張または狭窄がみられる |
| その他 | ー | 胆管内の結石像 胆管内ステント留置既往歴などを有する |
| 診断法 | 特別ERCPは不要 | ERCPがすぐれている (早期診断かつ早期治療が可能) |
急性胆嚢炎の診断基準について
| A:局所の臨床徴候 | B:全身の炎症所見 | C:急性胆嚢炎の特徴的画像検査所見 |
|---|---|---|
| A-1 Murphy徴候 | B-1 発熱 | 胆嚢壁の肥厚 |
| A-2 右上腹部の腫瘤触知、自発痛、圧痛 | B-2 CRP上昇 | 胆嚢の腫大 |
| B-3 白血球数の上昇 | など |
※
確定診断:Aのいずれか、かつ、Bのいずれか、かつ、Cのいずれかを認めること
疑診:Aのいずれか、かつ、Bのいずれかを認めている
急性胆嚢炎が診断確定したら手術の適応有無で方針が分かれる。
・手術適応無し → 保存的治療
・手術適応あり
↓
リスク評価
┣ リスクなし →緊急・早期手術
┃
┗ リスクあり
┗ 胆嚢ドレナージ
┣ 待機手術
┗ 経過観察
近縁疾患について
胆嚢水腫
胆嚢水腫は胆石嵌頓(石が詰まった状態)や胆嚢管狭窄が原因となって、長期間の胆嚢頚部閉塞が起こり、胆嚢内胆汁の色素が吸収されて胆嚢内に無色の白色胆汁が充満している状態である。
胆嚢捻転症
胆嚢捻転症とは、胆嚢頚部や胆嚢管の捻転によって血行障害を起こし、急性胆嚢炎様症状を呈する。
腹部エコーでみると胆嚢が通常の位置に同定できない場合が多いため腹部エコーでの判断は難しいとされる。
(急性胆嚢炎との鑑別点ではあるが難しい)
胆嚢破裂
胆嚢破裂とは、胆汁性腹膜炎症状を呈するが腹部エコーでみると胆嚢の虚脱と胆嚢壁の破裂所見を認め、その部分から連続する胆嚢周囲に広がるエコーフリースペース(無エコー領域)を認める。
胆石性急性胆嚢炎
症状は心窩部痛や発熱、炎症反応(CRP上昇など)、右季肋部の圧痛あり。
この時点では、急性胆嚢炎、急性胆管炎、十二指腸消化管穿孔などが考えられる。
そこで腹部造影CTを行い、胆嚢腫大、胆嚢壁肥厚、胆嚢内部に結石が認められることで初めて急性胆嚢炎と診断できる。
治療について(急性胆管炎・胆嚢炎診療ガイドライン2018より)
全身状態が不良な重症例を除き
急性胆嚢炎には早期胆嚢摘出術を提案している。(腹腔鏡下胆嚢摘出術(LAP-C)が望ましい)
その重症例や、何かの事情により胆嚢摘出術ができない場合では、経皮経管胆嚢ドレナージ術を推奨としている。
胆膵関連の手術手技について
| 手技名 | 手技内容 |
|---|---|
| EST(Endoscopic Sphincterotomy) | 内視鏡的乳頭(括約筋)切開術のこと 胆管結石時に行うもの |
| EBS(Endoscopic Biliary Stenting) | 内視鏡的胆管ステント留置(内瘻術)のこと 胆管炎や閉塞性黄疸時に行うもの |
| ENBD(Endoscopic Nasobiliary Drainage) | 内視鏡的経鼻胆管ドレナージ(外瘻術)のこと 胆管炎や閉塞性黄疸時に行うもの |
| EPBD(Endoscopic Papillary Balloon Dilatation) | 内視鏡的乳頭バルーン拡張術のこと 胆管結石時に行うものだが、近年実施は減ってきている手技 |
| PTGBD(Percutaneous Transhepatic Gallbladder Drainage) | 経皮経管胆嚢ドレナージのこと 急性胆嚢炎の手術不適応例の第一選択手技である |
| PTGBA(Percutaneous Transhepatic Gallbladder Aspiration) | 経皮経管胆嚢穿刺吸引術のこと 経皮経管的に胆嚢内の膿を吸引する治療法である。 ドレナージチューブは留置せず、1回の穿刺で吸引のみ行う。 |
| ENGBD(Endoscopic Nasogallbladder Drainage) | 内視鏡的経鼻胆嚢(外瘻術)のこと 内視鏡的に胆嚢に経鼻ドレナージチューブを留置する治療法である。 |
| EGBS(Endoscopic Gallbladder Stenting) | 内視鏡的胆嚢ステント留置術(内瘻法)のこと 内視鏡的に胆嚢にステントを留置する治療法である。 |
<ドレナージの違いについて>
・胆嚢炎におけるドレナージは経皮的胆嚢ドレナージがメインとなる
・胆管炎におけるドレナージは内視鏡的胆管ドレナージがメインとなる
(くだ(管)には内視鏡を通すイメージ)
急性胆管炎について
急性胆管炎の原因としては、腸内細菌の十二指腸乳頭部からの逆行性感染や門脈からの上行性感染が考えられている。
そのためか、原因菌は大腸菌、クレブシエラ、エンテロバクターが多い。
Echerichia coli(エシェリキア・コリ)が最多。他に、Klebsiella spp.(クレブシエラ属菌)がある
総胆管結石について
症状は、発熱や右季肋部からの心窩部の圧痛がみられる。
血液検査では、ビリルビン・肝胆道系酵素上昇。
<所見について>
・腹部CT水平断像:腫大した胆嚢、拡張した総胆管、乳頭部に嵌頓した結石がみられる。
総胆管結石嵌頓による急性胆管炎、閉塞性黄疸をきたすことあり。
<治療について>
・発熱、炎症反応あればまずは抗菌薬投与が必須。
・総胆管結石には内視鏡的乳頭括約筋切開術を行う。これによってバスケットカテーテルやバルーンカテーテルで結石除去を行う。
・抗血小板薬を飲んでいるなどで、切開ができない場合は切開は避ける
・内視鏡的(経鼻)胆道ドレナージ(ENBD)や胆管ステント留置が第一選択となる。(急性胆管炎の処置として第一選択)
更に全身状態が安定しており、出血リスクもなければ乳頭括約筋切開術(EST)を追加し、一期的に結石除去術をする場合もある。
胆管結石の一例(胆石性膵炎合併例)
胆石が嵌頓し、閉塞性胆管炎および胆石性膵炎の合併では緊急内視鏡治療が必要である。
(ERCPで十二指腸乳頭部の観察が重要)
まずは、
①内視鏡的胆管ドレナージを行い(結石除去は無し)、その後に結石を除去する方法と
②内視鏡的乳頭切開術(胆管の出口の切開の為、ドレナージは不要)で、一期的に結石の除去を行う方法がある。
①においては、胆管炎の重症化でDICを合併している場合にこの方法をとることが多い。
内視鏡的胆道ドレナージについて(EBD)
早期に胆道内圧の低減をはかるため、EBDが第一選択となる。
特に、総胆管結石の下部胆管への嵌頓ではEBDを採用する。
それは、胆汁排出と同時に結石の嵌頓を解除できるためである。
前項でも書いてある通り、EBDの施行法には内視鏡的経鼻胆管ドレナージ(ENBD)※1と胆管ステント留置※2の2種類がある。
※1 ENBDでできること:胆汁の排泄やその細菌培養だったり、チューブから造影して結石の状況を知ることができる。
(チューブは鼻腔から胃を通り、十二指腸のVater乳頭(ファーター)を通って胆道に通す。)
また、チューブで押して、結石の嵌頓を解除することができる。
※2 胆管ステント留置:Vater乳頭から胆道にステントを通して留置すること。
このため胆汁などは体外ではなく、十二指腸に排泄されることとなる。
胆道感染症について
胆道感染症では、胆嚢炎と胆管炎がある。
それぞれ、原因や症状(徴候)など特徴があるため下記にまとめてみました。
(胆嚢炎は経過によって急性と慢性に分けられている。胆管炎は主に急性の経過で、胆嚢炎よりも症状は重い)
<胆嚢炎>
原因は胆石が胆嚢頚部や胆嚢管に嵌頓する(要は石が詰まった状態)
↓
胆汁のうっ滞を生じる
↓
内圧の上昇と胆汁による粘膜障害を呈する
↓
二次的に胆嚢の細菌感染を起こすことで急性・慢性胆嚢炎を発症する
<胆管炎>
原因は胆石や腫瘍によって胆道の閉塞や狭窄を生じる
↓
胆汁のうっ滞を生じる
↓
胆管で細菌感染をひきおこす(黄色い膿の所見)
↓
急性胆管炎の発症(発熱、悪寒戦慄症状)
↓
細菌やエンドトキシンを含んだ胆汁が肝臓に逆流することで、血中に移行する
↓
重症急性胆管炎となる
| 胆嚢炎 | 胆管炎 | |
|---|---|---|
| 重篤化した時 | ・穿孔(炎症が進行した場合) ・急性腹膜炎 ・胆嚢周囲膿瘍 | ・肝膿瘍 ・敗血症 ・DIC(播種性血管内凝固症候群) |
| 起因菌 | ・腸内細菌 (大腸菌、クレブシエラ、腸球菌、バクテロイデス) ・グラム陰性桿菌、嫌気性菌 | ・グラム陰性桿菌、嫌気性菌が多い ・腸内細菌 |
| 症状・徴候 | Murphy徴候(マーフィー) | ・Charcot三徴(シャルコー)※ ・Reynolds五徴(レイノルズ) |
| 治療 | ・腹腔鏡下胆嚢摘出術(Lap-C) ・胆嚢ドレナージ(PTGBD、PTGBA) | 胆道ドレナージ(ENBD、PTBD) |
※シャルコー三徴の他、更に、背部痛や高アミラーゼ血症があれば急性膵炎の合併も疑われることとなる。(胆石性膵炎)
リンク先
急性閉塞性胆管炎について
発熱 + 右季肋部痛 + 黄疸 = Charcot三徴 → 急性胆管炎 を考慮
実際には3症状そろうことは少ない。
<腹部造影CT>
総胆管結石嵌頓(冠状断面像) + 胆管拡張 + 胆嚢腫大 = 急性閉塞性胆管炎
と診断可能
急性閉塞性胆管炎 + 炎症反応 = 急性閉塞性化膿性胆管炎(AOSC)
の可能性を示唆
現在、AOSCという用語は使われなくなってきている。
代わりに重症急性胆管炎といい、ショック、菌血症、意識障害や急性腎不全のいずれかを伴うものをいう。
Charcot三徴 + ショック + 意識障害
= Reynolds五徴(重症胆管炎の傾向)
= 敗血症症状
これは、胆道内圧の急激な上昇で大量のエンドトキシンを含む胆汁が血管内に逆流して発症するもの。
重症例の10%未満でしかみられない。
AOSC重症例
敗血症からDIC※1の発症後、多臓器障害(MODS)と経過をたどり死に至る
・敗血症性ショックの初期段階では、血管の拡張がみられて四肢は比較的暖かく紅潮気味である
治療には
・早期の輸液
・抗菌薬投与
・呼吸循環管理などの初期治療
・上記に加え、ドレナージによる胆道内圧改善
をすること。
この治療が必要な状態を、AOSCに代わって重症急性胆管炎と言われるようになってきている。
リンク先
※1 DIC:炎症症状があるのに赤沈の遅延、血小板減少がみられる。
また、血漿FDP・Dダイマーの増加※2、PT時間延長、活性化部分トロンボプラスチン時間延長、出血時間の延長がみられる。
※2 FDP・Dダイマー:FDP、Dダイマーは凝固・線溶両者の活性化の指標である。
・Dダイマーはフィブリン分解産物(二次線溶)の最小単位のことであり、FDPの一部をDダイマーという。
・FDPは線溶亢進があるか否かをみるスクリーニング検査である。
FDP高値の場合、Dダイマーを測定して二次線溶が主として亢進しているかどうかを推定する。
<参考>
シー・アール・シー|FDPとD-ダイマーが乖離する要因は? (crc-group.co.jp)(閲覧:2021.11.1)
リンク先
原発性硬化性胆管炎について(PSC)
原発性硬化性胆管炎(PSC)とは、肝内外の胆管の線維性狭窄を生じる進行性の慢性炎症性疾患である。
成人男性に好発する。(20代と60代でピークがある)
若年者では炎症性腸疾患(特に潰瘍性大腸炎)の合併率が4割(国内では25%ほど)と多い。
はっきりとした病因は不明とされているが、自己免疫疾患と考えられている。
症状は無症状、もしくは消長する※黄疸、皮膚掻痒感などがみられる。
※中年以降の女性においてPSCと同じような症状があれば、先に原発性胆汁性胆管炎(PBC)を考慮すること。
※ 消長する:物事(症状)が衰えて消えるか伸びて盛んになるか、というなりゆき。のこと
<病理学的>
胆管壁の線維性肥厚とそれに伴う内腔の狭窄がみられ、線維性閉塞性胆管炎の像を呈する。
これが進行することで肝硬変と至る。
<血液検査>
胆道系酵素(ALP、γ-GTP)の上昇、総ビリルビン上昇、トランスアミナーゼ(AST、ALT)の軽度上昇。
<検査>
ERCPやMRCP検査を利用
所見:肝内肝外胆管に多発性の狭窄、壁不整などが認められる。
ここで原発性硬化性胆管炎(PSC)の可能性を考える。
<治療について>
対症療法となるが、進行例では肝移植が唯一の救命法である。しかし、移植後の再発率は高いとされている。(5年生存率は7,8割)
①薬物療法:ウルソデオキシコール酸(UDCA)、ベザフィブラート等
皮膚掻痒症:ナルフラフィン、コレスチラミン、抗ヒスタミン薬
②胆道ドレナージ:黄疸を伴う例に
③肝移植:進行例に行うが、国内ではPSCの1割ほどとなっている。
先天性胆道拡張症について
先天性胆道拡張症とは、先天的な要因で総胆管を含む肝外胆管が限局性に拡張する疾患である。これは、総胆管嚢腫ともいう。
ほとんど全例で膵・胆管合流異常を合併する。
合流異常のため、膵液と胆汁がお互いに逆流し胆汁中に含まれるエンテロキナーゼによって膵酵素が活性化し、胆管炎や胆石の形成、膵炎など様々な症状を呈する。
これだけにとどまらず、胆道上皮の障害と再生を繰り返すため、胆道癌の発生率が高くなる。
胆道癌の発生率が高いため予防的手術をする。
好発:若年者に多く、男性よりは女性が多い。また、欧米よりは東洋系に多いとされる。
症状:無症状であったり、上腹部痛(限局性疼痛)、黄疸、腹部腫瘤など(主な三主徴)
・幼少のころから年に数回でも腹痛を繰り返している場合は、先天性を疑うこと。
・主な三主徴が同時にすべてみられる例は少なく(2,3割程度)、はっきりしないことが多い。
血液検査:胆道系酵素上昇、膵酵素の上昇
検査:CT検査、超音波検査により、拡張した総胆管を認める。
・MRCPやERCPでは、嚢腫状あるいは紡錘状の総胆管拡張を認める。
・主膵管と総胆管が十二指腸壁外で合流する所見を認める
→これにより診断可
<治療について>
胆道癌予防のための治療が必要です。
肝癌胆管切除 + 胆嚢摘出 + 胆道の再建(分流手術)(胆管空腸吻合術)
※ただし、胆管拡張がみられない場合は胆管がん発生率は低く、胆嚢癌の発生率が高い。
この場合は、予防的手術として胆嚢摘出術のみでよい。
胆道癌の種類について
| 項目 | 胆嚢癌 | 胆管癌-肝門部領域 | 胆管癌-遠位部 | 乳頭部癌 |
|---|---|---|---|---|
| 危険因子 | ・膵・胆管合流異常 ・胆嚢粘膜ディスプラジア※1 | ・膵・胆管合流異常 (特に胆道拡張型) ・原発性硬化性胆管炎(PSC) | 左記同様 | 不明 |
| 性差 | 高齢女性に多い | 高齢男性に多い | 高齢男性に多い | 高齢男性に多い |
| 黄疸症状 | 初期症状では見られにくい (進行してからみられる) | 初期から見られ進行性である | 初期から見られ進行性である | ・初期から出現(最も早い) ・動揺性※3の事がある |
| Courvoisier徴候 (クールボアジエ) | (ー) | (ー) | (+) | (+) |
| 検査 | ・CT(MDCT) ・MRI(MRCP) ・EUS(超音波内視鏡) ・超音波 ・ERCP(内視鏡的逆行性胆道膵管造影) ・PTC(経皮経管胆道造影)※2 | 左記同様 | 左記同様 | 左記に加え ・上部消化管内視鏡 |
| 手術療法 | 胆嚢摘出術 (これに加え、肝切除、胆管切除、膵島十二指腸切除) | 胆管切除+肝切除 | 膵頭十二指腸切除 | 膵頭十二指腸切除 |
リンク先
※1 ディスプラジア(dysplasia)とは食道異形成上皮のことをいう。
食道粘膜が形態異常をおこし、食道がんになる手前の状態である。
これには軽度異形成、中等度異形成、高度異形成の3分類があり、高度異形成では食道癌と見分けがつかないほどである(悪性度大)
リンク先
※2 PTCとは、X線透視または超音波ガイド下で肝臓を穿刺し、総肝管から上の肝内胆管末梢部にカテーテルを挿入し、造影剤を注入する方法である。
胆管疾患の診断精度は非常に高く、治療に用いることもできるが、一般的にはERCPの方が良いとされる。
とはいえ、先に腹部造影CTなどの低侵襲で簡便な画像診断から行うべきである。(注:腎障害あれば造影は避けること)
※3 動揺性とは、動くのが容易な状態(易動性)、不安定な状態をいう。
<参考>
・MDCT:最新型の超高速X線CTスキャナーMDCT | 東京労災病院 (johas.go.jp)
・MRCP:膵臓がん検診(MRCP) | 健診センター | センター紹介 | 医療法人徳洲会 札幌東徳洲会病院 (higashi-tokushukai.or.jp)
・EUS:超音波内視鏡検査(EUS)による診断と治療|消化器内視鏡センター|明石医療センター (amc1.jp)
・ERCP:ERCP | 東京大学医学部附属病院消化器内科 胆膵グループ (todai-tansui.com)
・PTC:透視撮影|千葉大学医学部附属病院 放射線部 (chiba-u.ac.jp)
胆道癌の危険因子について
①胆嚢癌:膵・胆管合流異常(特に胆道非拡張型)、胆嚢粘膜ディスプラジア
②胆管癌:膵・胆管合流異常(特に胆道拡張型)、原発性硬化性胆管炎(PSC)
③乳頭部癌:不明
④肝内胆管癌:肝内結石症 (※これは胆管癌ではなく、肝癌に含まれている)
胆管癌について
胆管癌 参考画像:特集2 胆管がん 早期診断が難しく、治りにくい病気 – 全日本民医連 (min-iren.gr.jp)(閲覧:2021.11.4)
胆管癌とは、胆道癌のうち肝外胆管(肝門部領域胆管、遠位胆管)に生じるものをいう
・見つかった時には進行していることが多く予後が不良である。
・発症の危険因子には、膵・胆管合流異常(特に胆管拡張型(先天性胆道拡張症))や原発性硬化性胆管炎(PSC)となっている。
・組織学的分類として、腺癌である。
・高齢男性に好発する
・症状には、黄疸、掻痒感、上腹部痛、体重減少、発熱を生じる(進行癌)
黄疸は褐色尿でも確認がとれることがある。
・癌が三管合流部以下に生じた場合に、無痛性の胆嚢腫大などがみられる。(Courvoisier徴候(クールボアジエ))
・血液検査では、胆道系酵素の上昇(ALP、γ-GTP)の他
腫瘍マーカーであるCA19-9、CEAなどの上昇を認める
・腹部超音波検査では、肝内または肝外胆管の拡張を認める。
拡張した胆管から下流の腫瘤などがある。
この時、胆管癌を考慮すること。
<鑑別診断、深達度評価について>
腹部CT検査、MRCP、ERCP、PTCなどを利用する
(従来はPTBDやERCPの直接的な胆管造影だったが、MRCPで診断を行うことが多くなっている。というのもMRCPは非侵襲的のため。→詳細はリンク先参照:自サイトです)
<治療について>
・ドレナージを行い、減黄する。その後、根治可能であれば外科的切除を行うこと。
(1)
①肝門部領域胆管癌:胆管切除 + 肝切除 + 胆嚢摘出 + リンパ節郭清
②遠位胆管癌:膵島十二指腸切除(PD) + リンパ節郭清
(2)
①化学療法:これは、切除不能例の治療としてや、術後補助療法で行うもの
GC療法が第一選択である:ゲムシタビン(GEM)+シスプラチン(CDDP)併用療法
(3)
①胆道ドレナージ:術前、手術不能時などで、閉塞性黄疸に対してENBD(内視鏡的経鼻胆管ドレナージ)やステント留置、PTBD(経皮経管胆管ドレナージ)を行うこともある
十二指腸乳頭部癌について
十二指腸乳頭部癌 参考画像:内視鏡的逆行性胆管膵管造影 (ERCP) | 国立がん研究センター 中央病院 (ncc.go.jp) (閲覧:2021.11.4)
十二指腸乳頭部癌は十二指腸乳頭部(Vater乳頭部)に生じる癌をいう。これは胆管癌とは区別されている
また、肝内胆管に生じる肝内胆管癌(胆管細胞癌)というのは原発性肝癌として分類されている。
十二指腸にある悪性隆起性病変の鑑別疾患には、十二指腸乳頭部癌の他、十二指腸癌も考慮すること。
・早期に黄疸の消長※1を認め、動揺性の黄疸※2を呈する。(黄疸は褐色尿でも確認がとれることがある。)
・また、急性胆管炎による発熱や腹痛などの症状も呈しやすい。
・Courvoisier徴候により、無痛性胆嚢腫大も呈することあり。
・好発は60歳代男性
・腫瘤が露出している状態から、露出腫瘤型十二指腸乳頭部癌と言われる。
※1 消長する:物事(症状)が衰えて消えるか伸びて盛んになるか、というなりゆき。のこと
※2 動揺性黄疸:黄疸症状が軽減したり、増悪したりと不安定なこと
・腫瘍が小さくても、胆汁は十二指腸への流入がすぐに塞がるため、黄疸症状は早期にみられる。(黄疸は褐色尿でも確認がとれることがある。)
そのため、膵体癌、膵体尾部癌に比べて早期発見されやすく、予後は良いとされる。
・十二指腸乳頭部から下部胆管の狭窄や肝内胆管も含め、肝外(肝側)の胆管拡張を認める。
・動揺性黄疸の原因は、腫瘍の線維化が少なく、硬性度は比較的低いため、腫瘍が増大することで壊死脱落、浮腫などがあるためである。
・血液検査では、胆道系酵素の上昇(ALP、γ-GTP)
・腫瘍マーカーの上昇(CA19-9、CEA)
・腹部超音波検査で、膵管の拡張や胆管の拡張を認める
・上部消化器内視鏡検査では、十二指腸乳頭部に表面不整な腫瘤がみられる。→生検すること
これにより、乳頭部癌を考える
※検診などの上部消化管内視鏡で偶然見つかることがある。
上部消化管内視鏡では、十二指腸下行脚という最深部までみれるため、ここの十二指腸乳頭部は観察できる。
十二指腸乳頭部癌は、根治手術後の予後は良好であるため、膵頭十二指腸切除術(PD)を考慮して治療方針を決定する。
①外科的切除:唯一の根治療法
PD + リンパ節郭清 + 消化管再建法
②化学療法:切除不能例で行う
GC療法:ゲムシタビン(GEM) + シスプラチン(CDDP)併用療法(第一選択)
③胆道ドレナージ:術前、手術不能時などで閉塞性黄疸時に行うもの
ENBD、ステント留置、PTBD がある
閉塞性黄疸に対する黄疸軽減には、経皮的胆道ドレナージ術(PTGBD)は古く、内視鏡的胆道ドレナージ術(ERBD)に代わってきている。
閉塞性黄疸を呈する膵頭部領域の腫瘍の鑑別診断について
閉塞性黄疸を呈する膵頭部領域の腫瘍の鑑別診断には、主に膵頭部腫瘍、遠位胆管腫瘍、十二指腸乳頭部癌(十二指腸Vater乳頭部腫瘍)の3つがある。
十二指腸乳頭部癌は、腺腫であれば内視鏡下の全切除術で完治することがある。
そのため、まずは良性か悪性かの鑑別の為、生検を行うこと。
ここで癌がみつかれば、膵頭十二指腸切除の適応となる。
消化管再建法について
| 手術法 | 内容 |
|---|---|
| Child法(チャイルド) | 膵臓、胆管、胃の順に小腸と吻合(ふんごう)する方法 現在、最も行われている術式 |
| Whipple法(ウィップル) | 胆管、膵臓、胃の順に小腸と吻合する方法 |
| Cattell法(キャトル) | 胃、膵臓、胆管の順に小腸と吻合する方法 食物通過が生理的な術式 |
<参考>
Child法、Whipple法、Cattell法:膵がん | 岐阜県総合医療センター (gifu-hp.jp)(閲覧:2021.11.4)
胆嚢癌について
胆嚢癌とは、胆嚢および胆嚢管に生じる癌である
胆嚢癌 参考画像:黄疸に注意!胆のうがん・胆管がんの見分け方、症状や進行について | NHK健康チャンネル (閲覧:2021.11.4)
・早期発見は難しく、見つかった時には進行癌であることが多い。そのため、予後は不良となっている
危険因子には膵・胆管合流異常(特に胆管非拡張型)や陶磁器様胆嚢がある
・胆嚢結石の合併は40~75%で認められる。(発症関与があると考えられている)
・組織学的には大部分が腺癌である
・高齢女性に好発傾向
・症状は、無症状もしくは右上腹部痛、悪心、嘔吐、黄疸、体重減少、食欲不振などが挙げられる(この時、進行癌が多い)
・血液検査では胆道系の上昇(ALP、γ-GTP)
・腫瘍マーカーの上昇(CA19-9、CEA)
・腹部超音波検査、CTでは、胆嚢内に辺縁不整の隆起性病変、壁の肥厚などを認める。
これは、広基性※1もしくは1cmを超える胆嚢隆起性病変は癌の疑いが強いといえる。
(腫瘍径が1.5cm以上であればおよそ8割は胆嚢癌であるという報告も出ている。)
広基性のほうが有茎性よりも悪性度が高いと言える。
・次に、鑑別診断や病変深達度評価のため超音波内視鏡(EUS)や腹部CT、MRCP、ERCPなどを行う。
※1
広基性(こうきせい):茎をもたないという意味。(無茎性ともいう)
例:広基性ポリープ ⇔ 有茎性ポリープ
<治療について>
①外科的切除:これが唯一の根治療法である。可能な限り行うこと。癌の進展度に応じて組み合わせは変わる
胆嚢摘出 + 膵嚢床切除 + リンパ節郭清 + 肝切除 に
胆管切除または膵頭十二指腸切除の組み合わせがある
②化学療法:切除不能例に対する治療や術後補助療法である。
GC療法:ゲムシタビン(GEM) + シスプラチン(CDDP) の併用療法が第一選択
③胆道ドレナージ:術前や手術不能例で、閉塞性黄疸に対しENBD、ステント留置を行う
胆嚢ポリープについて
胆嚢ポリープとは、胆嚢粘膜面に認められる限局性の隆起性病変のことである
・胆嚢ポリープはコレステロールポリープが大部分を占めている。(良性の胆嚢ポリープ)
・特に、肥満症の脂肪肝に超音波検査で高輝度の複数ポリープがあれば、それはコレステロールポリープの場合が多い。
・通常は、無症状であり、超音波検査で有茎性病変で発見されることが多い。
・胆嚢癌との鑑別が重要
・女性で胆嚢結石がある場合
・または、腹部症状がある無茎性の胆嚢隆起性病変がある場合
→ 腫瘤径が10mm以下であっても胆嚢癌を疑うこと。
<コレステロールポリープの定義>
・大きさが10mm以下
・有茎性
・腹部超音波検査でエコー輝度が高く、多発している
多くは治療は必要性はないとされる。(経過観察)
しかし、病変が大きさが10mmを超える場合、広基性病変の場合は癌の可能性もある。
この場合は胆嚢摘出術を施行することもある。
当然、例外として腫瘤系が10mm以上のコレステロールポリープや10mm以下の胆嚢癌ということもあるので注意!
胆嚢腺筋腫症について
胆嚢腺筋腫症とは、胆嚢粘膜が壁内に入り込んだ構造であるRokitansky-Aschoff洞(ロキタンスキーアショフ:RAS)が増殖して、胆嚢壁の肥厚や上皮の過形成を呈した病態をいう。
<Rokitansky-Aschoff洞(RAS)について>
胆嚢の肥厚した筋層に粘膜から通じている小さな洞を形成したものをいう
慢性胆嚢炎や胆嚢腺筋腫症などでよく認められる
胆嚢造影では、胆嚢の輪郭に沿った点状陽性像としてみれる
・胆嚢内腔を輪切りでみた時、洞内にも粘膜上皮はあるが、粘膜や肥厚した筋層は欠け、胆嚢漿膜までは凹んではいない状態である。
以下の参考画像参照 ↓
ロキタンスキーアショフ(RAS)の参考画像:胆のう腺筋腫症の症状・タイプ・診断と治療 | メディカルノート (medicalnote.jp)(閲覧:2021.11.5)
RASと胆嚢腺腫症の参考画像:腹部超音波検査 胆嚢5 胆嚢腺筋腫症 (us-ism.com)(閲覧:2021.11.5)
超音波検査では、胆嚢壁肥厚やコメット(彗星)様エコーといわれる高エコーが認められる。
胆嚢ポリープと同じく、無症状であれば治療は必要ない(経過観察)
しかし、症状がみられる場合や癌の可能性がある場合では胆嚢摘出術を施行することもある。
胆嚢捻転症について
・症状は、他疾患と同じく右季肋部痛や悪心が主訴
・やせ型の高齢女性におこる急性腹症が典型例
・胆嚢捻転症では、血行障害の為、胆嚢壁が細胞壊死に陥る疾患である。
これによって急激に症状が悪化して致死的な状態となりやすいため、緊急の胆嚢摘出術が必要となる。
胆嚢は通常は80%が漿膜に覆われて、肝臓に固定されている。
それに対して、遊走胆嚢(肝臓に固定されていない病態)では、胆嚢が動きやすく、胆嚢軸捻転症を発症しやすい状態である。
・血液検査では、直接型優位のビリルビン上昇、肝胆道系酵素の上昇、炎症があればCRPなども上昇。
これは、閉塞性黄疸による肝機能障害が考えられる。
・画像の所見では、胆嚢が著しく腫大して虚血性色調変化がみられるが、胆嚢内に隆起性病変が無い。
(※逆に胆嚢が萎縮していた場合は、急性胆嚢炎や捻転症に伴う胆嚢穿孔の可能性があるため、胆汁漏出による貯留液の有無を確認すること。)
※重要所見
腹部造影CTの動脈相と後期相では胆嚢壁の濃染を認めていないことが重要である
(胆嚢軸捻転症では、血行障害があることから、通常は造影される胆嚢壁が造影されなくなるため)
手術が適切に行われれば、死亡率は3~5%ほどとなるが、高齢者患者が多いため、致命的なこともある。
従来、急性胆嚢炎との鑑別が難しい疾患だったが、今では超音波検査やCT検査の発展により早期診断が可能となってきている。
その他近縁疾患について
リンク先
胆嚢穿孔
胆嚢穿孔は、急性胆嚢炎や胆嚢捻転症で起こることがあるが、通常は胆嚢内の胆汁漏出のため胆嚢萎縮がみられる
胆道疾患についてはここまでとなります。
<参考文献>
メディックメディア Question Bank vol.1 肝・胆・膵
ビジュアルブック 消化器疾患
(注意事項:このシリーズは、あくまでも国家試験の内容からのものであって、試験としては必要な知識は得られますが、より細かい疾患や人体の機能などの基礎部分は載っていないことがあります。
できる限り正確な情報発信に努めておりますが、当サイトに記載した情報を元に生じたあらゆる損害に対しては当サイトは一切責任を負いませんので、あくまでも参考としてご利用ください。)